CUÑA BILATERAL DE OVARIOS
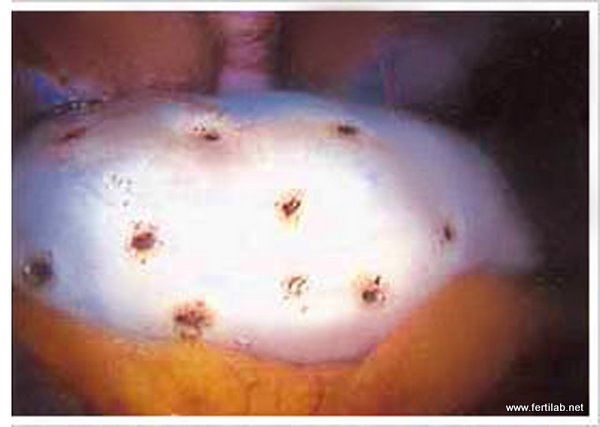 |
Cuña bilateral de ovarios |
Hasta comienzos de la década de los años 60 no existía ningún tratamiento efectivo para las mujeres que no ovulaban y lo único que se podía ofrecer era apoyo psicológico y explicación de la técnica, frecuencia y momento adecuado de las relaciones sexuales.
En los casos del síndrome de ovarios poliquisticos, se podía recurrir a la cuña bilateral de ovarios la cual tenía una tasa aceptable de embarazos, pero con el inconveniente de que necesitaba una cirugía y cerca del 50% de las pacientes desarrollaban adherencias que podían comprometer la fertilidad.
Con la aparición de la laparoscopia, apareció una alternativa quirúrgica al tratamiento médico, llamada electropunción múltiple de ovario, que es menos traumática, tiene una menor incidencia de adherencias y buenos resultados de embarazo. Los resultados de la cirugía revelan que el 75% de los casos logran ovulación y el 60% se embarazan.
 | |
Robert B. Greenblatt (1906-1987) 81 años | |
CLOMIFENO
Robert Greenblatt fue un eminente médico, investigador médico y académico de la Facultad de Medicina de Georgia, en Augusta. Comenzó su trabajo clínico en endocrinología reproductiva, en la rama de la medicina que trata la infertilidad en las mujeres, cuando el campo estaba en su infancia.
En 1961 se publicaron los primeros resultados del uso de una nueva droga, conocida con las siglas MRL/41, para inducir la ovulación y se le dio el nombre de citrato de clomifeno y, desde entonces, millones de mujeres con problemas de anovulación han salido embarazadas con este simple, económico y relativamente seguro tratamiento. También mostró que el danazol droga fue útil en el tratamiento de la endometriosis y la enfermedad fibroquística de la mama.
Este medicamento actúa mediante la inducción de la liberación de la hormona FSH y LH, las cuales provocan la ovulación. Dicha inducción no es directa, sino que el citrato de clomifeno lo que hace es provocar que el organismo libere dos o tres veces más de la cantidad normal de estrógeno, al bloquear los receptores hipotalámicos del estradiol. Esto provoca el bloqueo de la retroalimentación negativa del estradiol, y en consecuencia se activa la secreción de GnRH aumentando la FSH y LH.
El citrato de clomifeno es absorbido rápidamente por vía oral. Se administra en dosis de entre 50-250mg al día, durante cinco días, a partir del día 2, 3, 4 o incluso 5, después de la regla espontánea o inducida. Se comienza con la dosis más pequeña y se va aumentando en 50mg/día por ciclo, hasta conseguir una ovulación. El citrato de clomifeno es absorbido rápidamente por vía oral. Se administra en dosis de entre 50-250mg al día, durante cinco días, a partir del día 2, 3, 4 o incluso 5, después de la regla espontánea o inducida. Se comienza con la dosis más pequeña y se va aumentando en 50mg/día por ciclo, hasta conseguir una ovulación.
GONADOTROPINAS
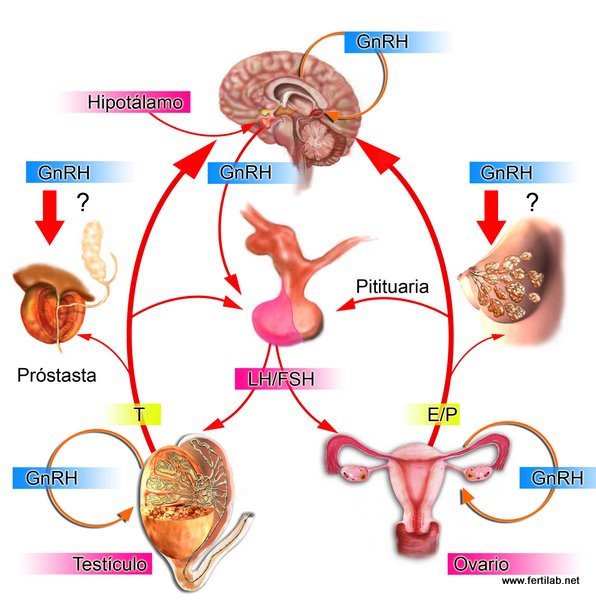 |
Eje hipotalamo-hipofisis (pituitaria) testiulo-ovario |
La historia del uso de gonadotropinas exógenas se remonta a los años 30, cuando se extraían de la hipófisis de cochinos o de la sangre de yeguas embarazadas. A pesar de que el uso de estas drogas se prolongó durante 3 décadas, su aplicación se suspendió debido a que las mujeres producían anticuerpos contra las gonadotropinas animales, que neutralizaban su efecto.
En 1958, se publicó el trabajo que reseñaba la primera inducción de ovulación exitosa usando gonadotropinas hipofisarias humanas extraídas de cadáveres y, 2 años más tarde, el del primer embarazo con el uso de este medicamento. Luego se dieron a conocer los primeros éxitos con la administración de estas hormonas en pacientes hipofisectomizadas. Durante esa época, eran las únicas drogas disponibles y se administraron con frecuencia hasta que ocurrieron algunas muertes por transmisión de la enfermedad de Creuzfelt-Jacobs, lo que motivó la suspensión de su uso.
En 1963, se logró obtener una potente gonadotropina extraída de la orina de mujeres menopáusicas (HMG) y luego, se demostró que esta preparación era capaz de inducir la ovulación y lograr el embarazo en pacientes amenorreicas. A pesar de que estas preparaciones tenían solamente 3% a 4% de pureza, la comunidad científica y las agencias reguladoras aceptaron su uso para la práctica clínica, debido a que no existían otras alternativas.
En 1987, apareció la hormona folículoestimulante urinaria humana (FSH), que se obtuvo a partir de la purificación de la HMG con anticuerpos contra la hormona luteinizante (LH), luego se mejoraron los procesos de purificación y se obtuvo la FSH altamente purificada, que contenía menos de 0,1 UI de LH y menos de 5% de impurezas, lo que permitió que se pudiera usar por vía subcutánea. Sin embargo, para poder satisfacer las necesidades del mercado en un año, se requería la recolección de más de 60 millones de litros de orina de unas 300.000 donantes.
Debido a esto, se continuó la búsqueda de nuevas fuentes de producción de gonadotropinas hasta lograr, mediante "tecnología recombinante", una FSH bioquími-camente pura, con alta actividad específica y que se pudiera producir en grandes cantidades en el laboratorio, sin la necesidad de usar orina de donantes. Con esta tecnología se han elaborado, además de la FHS recombinante, otras hormonas como la LH recombinante y la HCG recombinante.
HORMONA LIBERADORA DE GONADOTROPINA
Durante la década de los años 70, se introdujeron dos nuevos agentes para el tratamiento de la anovulación: la hormona liberadora de gonadotropina (GnRH) y los agentes inhibidores de la prolactina. La GnRH fue aislada y su estructura estabilizada en 1978; posteriormente, fue sintetizada en el laboratorio y se pudo utilizar en la práctica clínica. Después de varios ensayos, se llegó a la conclusión de que era necesaria la administración pulsátil para que el medicamento fuera efectivo en inducir la ovulación y lograr embarazo en pacientes con amenorrea hipogonadotrópica de origen hipotalámico.
PROLACTINA
La prolactina fue descubierta en 1828 de la hipofisis de vaca y es consderada como la hormona mas antigua del reino animal. Su actividad luteotrófica se establecio en 1945 y de conocía como hormona lactotrófica. En 1972, se comprobó que la secreción excesiva de prolactina resulta en una inadecuada descarga pulsátil de LH, que produce amenorrea y anovulación con o sin galactorrea.
Luego se publicaron múltiples trabajos que señalaron que la bromocriptina reduce los niveles circulantes de prolactina, con lo que se restablece el balance en la secreción pulsátil de LH y la ovulación. Posteriormente, se han producido nuevos medicamentos inhibidores de prolactina, como la cabergolina, y se ha señalado que estas drogas no sólo regulan la función ovulatoria, sino que también son capaces de inhibir el crecimiento de los "adenomas hipofisarios".