"
LUGAR DE FORMACIÓN DEL SEMEN
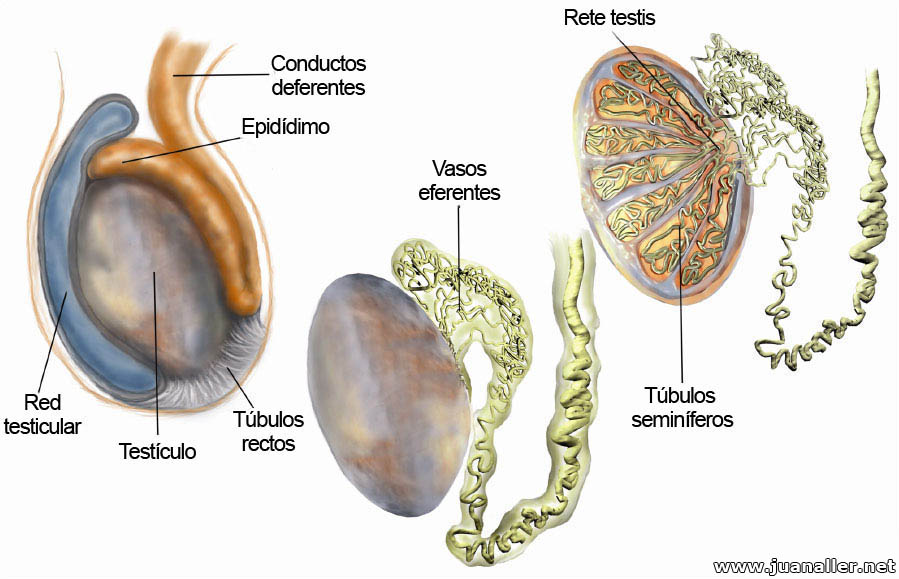 | |
Testículos, epidídimo y conductos | |
Túbulos seminíferos. Son los conductos que unen el epidídimo con la vesícula seminal. Tienen un diámetro entre 150 y 250 micrómetros de diámetro y entre 30 a 70 cm de largo. Están sumamente plegados, retorcidos y se encuentran dentro de los testículos masculinos en los órganos genitales externos.
Cerca del vértice de los lubulillos, los extremos de cada túbulos endereza formado los llamados tubos rectos, que ingresan en el mediastino y desembocan en una red canaliculos denominada rete testis, y a su vez de ahí parten entre 12 a 20 tubos muy delgados conocidos como conductos eferentes.
Aquí se forman los espermatozoides, que al principio carecen de movilidad, y avanzan gracias a los movimientos peristálticos de estos túbulos seminíferos. A medida que van avanzando, se van diferenciando y adquieren movilidad.
Epidídimo. Este tubo de colección es llamado el epidídimo y mide unos 5 cm de longitud. Aquí los espermatozoides son retenidos durante mucho tiempo, incluso semanas, recorriendo su trayecto largo y tortuoso, lentamente e impulsados por las contracciones peristálticas del músculo liso de la pared de este conducto. En el epidídimo los espermatozoides aumentan su capacidad fertilizante.
Conductos deferentes. Son dos estructuras que forman parte de las vías espermáticas que están formadas por la unión del conducto deferente que viene del epidídimo y el conducto de la vesícula seminal. Apenas contienen espermatozoides. Su función es la de transportar rápidamente el semen durante el coito, hacia la uretra.
Vesículas seminales. Producen una densa secreción que contribuye de manera muy importante al volumen del eyaculado, que oscila entre el 45% y el 80%, siendo la última parte del semen en salir en una eyaculación. La mucosa de la vesícula seminal fabrica el 60% del líquido contenido, el 40% restante lo proporciona el líquido prostático y las glándulas de Cowper. Este líquido alcalino sirve para neutralizar la acidez vaginal y como vehículo de transporte de los espermatozoides.
Próstata. Es una formación glandular ubicada por debajo de la vejiga que mide alrededor de 3 cm. En ella se produce el 20% y 40% del líquido seminal que drena por una decena de conductillos que se abren en la uretra prostática. La próstata produce el fosfato de espermina, un compuesto poliamínico presente en cantidad abundante en el semen humano.
Glándulas de Cowper. Contiene las glándulas que secretan un líquido lubricante que se lo añaden al semen. Es poco abundante pero rico en mucoproteínas, constituyendo la primera parte del eyaculado. Facilitan la lubricación de la uretra que recorre el pene para el paso del semen a gran velocidad hacia el exterior, gracias a la contracción de los músculos bulbouretrales.
MADURACIÓN DEL ESPERMATOZOIDE
El espermatozoide que sale del testículo no es capaz de fertilizar al óvulo porque necesita pasar por un proceso de maduración donde adquiere movilidad y capacidad fecundante. Este proceso se lleva a cabo en el epidídimo, el cual está ubicado sobre la cara posterior del testículo y representa la parte contorneada proximal del sistema de los conductos excretores.
Como el espermatozoide carece prácticamente de capacidad de biosíntesis, las enzimas y proteínas requeridas para su maduración deben ser aportadas por el epitelio del epidídimo, donde permanece aproximadamente de 8 a 17 días. Este órgano, además de actuar en la maduración del espermatozoide, también lo hace como reservorio porque en su cola aloja los espermatozoides maduros que serán expulsados durante la eyaculación.
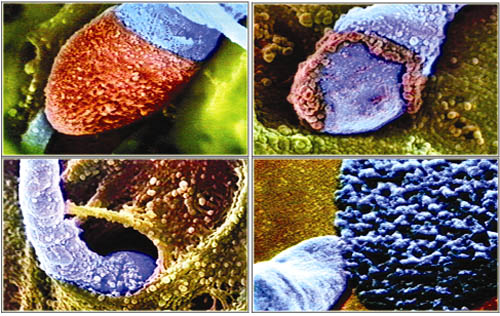 | |
Capacitación del espermatozoide
Tomado de Lennart Nilsson.
“The Miracle of Life”, 1990 | |
Aun después de eyaculado, el espermatozoide no es capaz de penetrar en el óvulo, porque requiere completar su maduración durante su tránsito por los genitales internos femeninos. Este proceso de maduración final se llama "capacitación".
Gran parte de las investigaciones que llevaron al éxito en la fertilización in vitro, fue lograr que esta capacitación fuera posible en el laboratorio. Una vez iniciada la "capacitación", se pone en marcha el mecanismo de la reacción del "acrosoma".
Cuando el espermatozoide llega al oocito cuenta con la corona radiada y la zona pelúcida que es la barrera que impide la fertilización del ovocito por espermatozoides de otras especies. El espermatozoide se une y se mueve oblicuamente en la zona pelucida, ayudado por la enzima "acrosina", la cual permite que ocurra la fertilización del ovocito.
Todo ésto parece complicado ...pero eso es lo que pasa en los testículos.
El espermatozoide más solicitado (Holandés)
CARACTERÍSTICAS DEL SEMEN
- El volumen medio de semen de una eyaculación es de 3 a 5 mililitros, con máximo de 15 ml, depende mucho de la abstinencia sexual previa, del grado de excitación durante la actividad sexual.
- Debido a la composición del semen, en condiciones adecuadas, los espermatozoides pueden permanecer vivos fuera del organismo durante varios días.
- Se han llegado a encontrar gametos masculinos vivos en la trompa de Falopio y en el útero de la mujer varios días después del coito. También sobreviven durante cierto tiempo en los conductos excretores después de la muerte del varón.
- El cuerpo humano elimina periódicamente el semen almacenado. Si no se eyacula durante un tiempo, se suelen producir "poluciones nocturnas".
- Durante la eyaculación el semen alcanza una velocidad promedio de 50 kilómetros por hora (28 mi/h), y puede tener energía para alcanzar a más de 2 m. Este mecanismo sirve para proveer semen en lo más profundo de la vagina; los siguientes impulsos son de menor energía.
- El color del semen es normalmente blancuzco o blanco lechoso. Si el líquido eyaculado presenta un color anaranjado o rojizo, puede que contenga sangre, signo que se conoce como hematospermia, que puede indicar un trastorno urológico.
- El semen suele tener una consistencia de coágulo, debido a la facilidad de solidificación que posee gracias al fosfato de espermina. Es frecuente la aparición de grumos más sólidos, pero ello no es indicativo de ninguna clase de problemas.
- El olor y el sabor del semen es peculiar y variable en cada individuo dependiendo de múltiples factores. Son características con un gran componente subjetivo y emocional. Para unas personas es desagradable y para otras es excitante. Algunas personas reconocen un sabor dulzón y afrutado, debido a las proteínas alcalinas. El aroma puede ser muy intenso.
- El pH del semen es de 7,5.
- Menos del 10% del volumen del semen de una eyaculación corresponde a los espermatozoides.
- Más del 90% del volumen del semen de una eyaculación corresponde al líquido seminal.
- La densidad normal de los espermatozoides en el semen varía de 50 a 150 millones por mililitro, por lo que cada eyaculación contiene entre 200 y 400 millones de espermatozoides.
- Para que se produzca la fecundación del óvulo, el semen debe contener más de 20 millones de espermatozoides por mililitro. Por debajo de esta cifra (oligospermia),se habla de esterilidad o infertilidad masculina.
- Tambien puede ocurrir en los casos alteraciones de la motilidad (astenospermia) y de la normalidad (teratospermia).
- Cuando hay ausencia total de espermatozoides (azoospermia), se pueden realizar inseminaciones con donante.
- El semen contiene algunas otras células, desprendidas del epitelio de los conductos excretores y de la uretra.
- En caso de infección del organismo, el semen puede llegar a contener altas concentraciones de virus o gérmenes como por ejemplo el VIH (que provoca el SIDA), por lo que ante relaciones sexuales promiscuas el método de protección más efectivo es el de barrera (condón o preservativo).
- El análisis de los espermatozoides del semen se llama espermatograma (también se usan espermograma, espermiograma o seminograma).
- Pueden almacenarse en estado congelado con nitrógeno líquido durante meses o años ya que mantienen su capacidad fertilizante tras la congelación o criopreservación. Debido a esta última característica es posible la inseminación artificial y la fertilización in vitro con semen congelado o criopreservado.
- Muchas personas con cáncer testicular han podido tener descendencia posteriormente al criopreservando su semen antes del tratamiento.
"